Kolonoskopie: podrobný průvodce aneb co od ní čekat?
Tento článek je určen všem pacientům, kteří se mají podrobit kolonoskopickému vyšetření. Najdete zde odpovědi na otázky kolem kolonoskopie, včetně vysvětlení principu této metody, k čemu se používá, proč se provádí. Dozvíte se také to, co vás při při tomto vyšetření čeká a nemine.
Co je kolonoskopie?
Kolonoskopie je vyšetření, které umožňuje lékaři (většinou gastroenterologovi) prohlédnout vnitřní stěnu střeva (ve většině případů tlustého). Kolonoskop je ohebná hadice s kamerou a zdrojem světla, která má průměr zhruba dětského malíčku a na délku měří přibližně jeden metr. Konec kolonoskopu se pod vizuální kontrolou pomalu zavádí řitním otvorem do tlustého střeva.
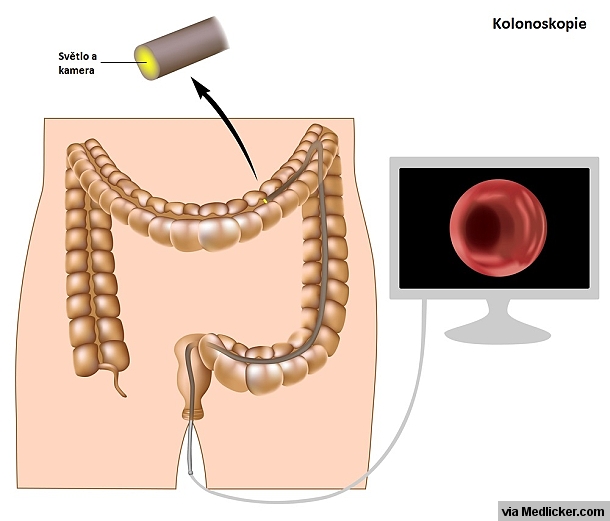
Obrázek 1: Princip kolonoskopie
Proč se kolonoskopie provádí?
Kolonoskopie může být lékařem indikována z mnoha různých důvodů. Jednou z nejčastějších příčin je vyšetření střeva z důvodu přítomnosti krve ve stolici, dále při bolestech břicha, dlouhotrvajícím průjmu a změnách v hybnosti střev, při zjištěných abnormalitách během rentgenového nebo CT vyšetření střev.
Lidem, kterým byly v minulosti diagnostikovány polypy v tlustém střevě nebo rakovina tlustého střeva, dále lidem s výskytem jiných typů rakoviny v zažívacím traktu v rodině nebo lidem, kteří mají dlouhodobě zažívací potíže, které mohou být asociovány s rakovinou tlustého střeva (například ulcerativní kolitida nebo polypy v tlustém střevě) může být doporučena kolonoskopie v pravidelných intervalech, protože riziko vzniku rakoviny tlustého střeva nebo výskytu polypů je u nich vyšší než u běžné populace. Jak často by měl člověk podstupovat vyšetření kolonoskopem závisí na velikosti rizika a abnormalitách, které byly při předchozím vyšetření nalezeny.
Důrazně doporučováno je vyšetření i u zdravých lidí s běžným rizikem vzniku rakoviny tlustého střeva. V tomto případě mají v České republice všichni asymptomatičtí pacienti nárok na první kolonoskopické vyšetření zdarma, po dosažení padesáti pěti let věku a dále pak každých deset let.
Příprava střev před kolonoskopií
Před provedením kolonoskopického vyšetření je třeba úplné vyprázdnění střeva. Pacient by měl být důkladně obeznámen s postupem přípravy střeva před kolonoskopií. Ta se skládá z pití velkého množství speciálních vyprazdňovacích přípravků, několikadenní čistící diety skládající se pouze z tekutin a laxativ, v některých případech může být před vyšetřením nutný klystýr.
Pacient musí přesně dodržet lékařovy pokyny, jinak může být příprava střev nedostatečná a vizualizace sliznice tlustého střeva může být zkreslena reziduální stolicí. V některých případech je proto nutné vyšetření opakovat nebo musí být provedeno méně přesné alternativní vyšetření místo kolonoskopie. Většina léků, které pacient užívá, by neměla být vysazena.
Existují však určité typy léčiv, které by svými účinky mohly zasáhnout do průběhu vyšetření. Je tedy důležité sdělit lékaři, který kolonoskopiii bude provádět, jaké léky pacient užívá a lékař posléze rozhodne, zda je nezbytné některá léčiva před vyšetřením vysadit. Aspirin, léky na ředění krve (například warfarin), léky na léčbu artritidy nebo insulin jsou příklady léčiv, u nichž je velmi žádoucí se o jejich užívání před kolonoskopií poradit s lékařem. Dále bude lékař vyžadovat informace o pacientových alergiích a závažných onemocněních, i těch, které zdánlivě s vyšetřením střev nemusí nijak souviset.
Lékař by měl být informován, pokud byla pacientovi v minulosti nasazena antibiotika před chirurgickým nebo zubařským zákrokem k prevenci infekčního onemocnění. Několik dní před kolonoskopickým vyšetřením je doporučováno vyhýbat se určitým druhům jídla, například jídlům s velkým obsahem vlákniny.
Co očekávat v průběhu kolonoskopie?
Před samotným kolonoskopickým výkonem jsou pacientovi podávány intravenozně tekutiny, je mu průběžně monitorován srdeční rytmus, krevní tlak a hladina kyslíku v krvi. Medikace (sedativa) jsou obvykle podávána intravenózní cestou. Pacient začne pociťovat únavu a je spavý.
Během procedury může být pacientovi dávka sedativ ještě zvýšena. Během samotného kolonoskopického vyšetření pacient pociťuje nepříjemné vjemy jako je tlak, křeče a nadýmání v břiše. Díky medikaci, která je pacientovi podána, je kolonoskopie všeobecně dobře snášené vyšetření, které závažnější bolesti způsobuje pacientovi jen velmi zřídka.
Postup vyšetření
Zatímco je zaváděn kolonoskop, pacient leží na levém boku nebo na zádech. Jakmile je dosaženo konce tlustého střeva (caekum) nebo konečné části střeva tenkého (terminální ileum), kolonoskop je velmi pomalu vytahován a v průběhu vytahování je pečlivě vyšetřována sliznice tlustého střeva.
Kolonoskopie obvykle trvá mezi 15 a 60 minutami. Pokud nemůže být z jakéhokoliv důvodu zobrazeno celé tlusté střevo, může lékař rozhodnout o opakování celé kolonoskopie později s nebo bez jiné přípravy střev před vyšetřením. Dále může indikovat rentgenologické vyšetření či CT tlustého střeva.
Nález abnormalit při kolonoskopickém vyšetření
Pokud je při kolonoskopickém vyšetření objevena oblast, o které lékař rozhodne, že je třeba vyšetřit důkladněji, jsou kolonoskopickou trubicí zavedeny bioptické klíšťky. Pomocí tohoto nástroje lékař odebere vzorek tkáně, která je posléze poslána na podrobnější (mikroskopické) prozkoumání patologem.
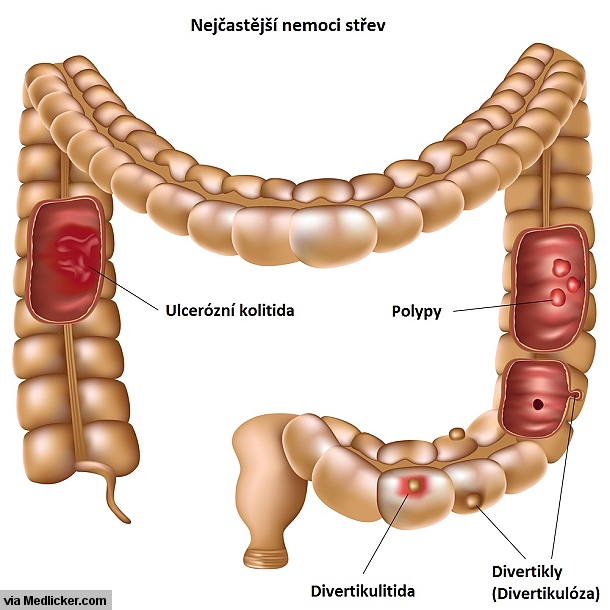
Obrázek 2: Přehled onemocnění střev, které lze také diagnostikovat kolonoskopií
Pokud je podezření na infekci, zpravidla se provádí tkáňová biopsie pro následnou možnost kultivace bakterií (méně často pro kultivaci virů nebo hub), nebo kvůli mikroskopickému vyšetření na přítomnost parazitů.
Pokud je kolonoskopie indikována z důvodu krvácení, snaží se lékař identifikovat místo krvácení. I v tomto případě je možnost odebrání tkáně k detailnějšímu vyšetření. Pokud jsou v tlustém střevě přítomny polypy (výrůstky sliznice, které mohou být předzvěstí rakoviny tlustého střeva) jsou téměř vždy v průběhu kolonoskopie odstraněny.
Odstraňování polypů je velmi důležitá metoda v prevenci rakoviny tlustého střeva. Většina polypů jsou ale benigní útvary, ze kterých se rakovina tlustého střeva nevyvine. Žádná z těch přídavných procedur obvykle nezpůsobuje bolest. Tkáňová biopsie je u pacientů prováděna z mnoha různých důvodů. Neznamená tedy, že pokaždé, kdy je biopsie prováděna, je zde podezření na onkologické onemocnění!
Co očekávat po kolonoskopickém vyšetření?
Pacient po kolonoskopickém vyšetření zůstává v místnosti na pozorování, dokud nevymizí efekt podaných sedativ (přibližně hodinu až dvě po ukončení vyšetření). Pacient po podání sedativ nesmí řídit a to ani v případě, kdy se cítí plně bdělý.
Pacientovy reflexy a soudnost mohou být v důsledku sedativ narušeny po celý zbytek dne. Je tedy nebezpečné, aby pacient v den vyšetření řídil, obsluhoval stroje nebo činil důležitá rozhodnutí. Je možné, že po kolonoskopii bude pacient pociťovat křeče nebo nadýmání v břiše, které ale přejdou po uvolnění střevních plynů. Pacient by měl být schopný po návratu domů přijímat potravu.
Po odstranění střevních polypů nebo po jiném zákroku v tlustém střevě je pacientovi na několik dní naordinována šetřící dieta a jsou mu omezeny některé aktivity. Před tím, než pacient opustí oddělení, jsou s ním probrány výsledky kolonoskopie. V daný čas ovšem ještě definitivní diagnóza nemusí být známa, protože se čeká na mikroskopickou analýzu bioptických vzorků, která obvykle zabere několik dní.
Jaké jsou možné komplikace a alternativy kolonoskopického vyšetření?
Komplikace v průběhu kolonoskopie jsou vzácné a obvykle nepodstatné, zvláště proto, že kolonoskopii obvykle provádí lékař, který je na kolonoskopická vyšetření specializován a tím pádem s nimi má velké zkušenosti. V místě biopsie nebo odstraněných polypů může dojít ke krvácení.
To ale ve většině případů bývá pouze malé a lokalizované a může být kontrolováno kolonoskopem. Potřeba transfúze či chirurgického zákroku v průběhu kolonoskopie je velmi neobvyklá. Ještě mnohem méně častá komplikace je perforace nebo protržení střevní stěny, ale ani tato komplikace většinou nepotřebuje chirurgický zásah.
Další potenciální komplikací může být reakce na podávaná sedativa nebo lokalizované podráždění žilní stěny v místě zavedení intravenózního vstupu, kudy je medikace podávána. Dále je možný výskyt komplikací v důsledku existující choroby srdce či plic. Incidence všech těchto komplikací dohromady je ale méně než jedno procento případů.
Ač je výskyt komplikací velmi vzácný, je důležité, aby pacient rozpoznal jejich počáteční příznaky a mohl se tedy k lékaři nebo na pohotovost dostat v co nejkratším časovém úseku.
Lékař, který prováděl kolonoskopii, by měl být informován a výskytu komplikací, zvláště v případě, kdy si pacient stěžuje na velkou bolest v břišní oblasti, krvácení z rekta v množství větším než polovina hrnečku, nebo v případě výskytu horečky a zimnice. Kolonoskopie je ta nejlepší dostupná metoda k detekci, diagnostice a k léčbě abnormalit vyskytujících se v tlustém střevě.
Alternativní metody ke kolnoskopii
Alternativní metody ke kolonoskopii jsou velmi omezené.
Irigografie
Irigografie (rentgenové vyšetření střeva za přítomnosti baryové kontrastní látky) je méně přesné vyšetření. Abnormality jsou v případě irigografie přehlédnutelné či dokonce nezaregistrovatelné v mnohem větším procentu případů než je tomu v případě kolonoskopie.
Pokud jsou abnormality metodou irigografie nalezeny, je velká pravděpodobnost, že lékař stejně bude vyžadovat provedení bioptického vyšetření či odstranění přítomných abnormalit. Stává se, že abnormality nebo léze detekované pomocí irigografie jsou vlastně zbytky stolice, které zůstaly po špatném vyčistění střeva. Kolonoskopie pak v takovém případě může objasnit původ a povahu nalezené léze.
Flexibilní sigmoideoskopie
Flexibilní sigmoideoskopie je vyšetření, při kterém se používá kratší kolonoskop a zkoumá se pouze poslední třetina tlustého střeva.
Virtuální kolonoskopie
Za alternativu ke kolonoskopii považujeme i takzvanou virtuální kolonoskopii. Je to vyšetření, při kterém se používá CT k získání obrazů z tlustého střeva, které jsou podobné jako při přímém pozorování sliznice střeva kolonoskopem. Obrazy jsou zkonstruovány pomocí CT skenů, takže nepředstavují obrazy reálné, ale virtuální. Při přípravě na virtuální kolonoskopii je třeba den před vyšetřením vyprázdnit obsah střev za pomoci laxativ.
Během vyšetření je do řitního otvoru zavedena hadička, která slouží pro vhánění vzduchu do tlustého střeva. CT skeny pak vznikají z tlustého střeva naplněného vzduchem, poté jsou analyzovány a počítačově převedeny do formy virtuálního obrazu tlustého střeva. Pokud je metoda virtuální kolonoskopie řádně provedena, může být velmi efektivní. Může dokonce detekovat polypy „schovávající se“ za záhyby, které mohou být během běžné kolonoskopie přehlédnuty.
Bohužel má ale virtuální kolonoskopie několik omezení:
- Virtuální kolonoskopie jen ztěžka detekuje malé polypy (menší než 5 mm), které jsou pomocí běžné kolonoskopie detekovatelné snadno
- Velký problém pro odhalení pomocí virtuální kolonoskopie představují ploché oblasti zasažené rakovinou nebo premaligní léze (stadium před tím, než se z léze stane maligní), které nevyčnívají nad povrch
- Pomocí virtuální kolonoskopie není možné objevené polypy odstranit. Třicet až čtyřicet procent lidí má polypy v tlustém střevě. Pokud jsou objeveny pomocí virtuální kolonoskopie, musí poté k jejich odstranění následovat kolonoskopie běžná. Proto mnoho lidí, kteří se chtěli zážitku z kolonoskopie vyhnout pomocí virtuální kolonoskopie, ji budou muset podstoupit tak jako tak
- Virtuální kolonoskopie vystavuje pacienta radiačnímu záření
- Virtuální kolonoskopie neumožňuje použití novějších technik, díky nimž je možné rozpoznávat mezi lézemi, které jsou abnormální a je třeba odebrat jejich vzorek či je úplně odstranit, a těmi, u kterých to nutné není.
Kvůli těmto omezením nenahradila virtuální kolonoskopie kolonoskopii běžnou jako vyšetření používané na prvním místě u osob se zvýšeným rizikem výskytu polypů nebo rakoviny tlustého střeva. V současné době se virtuální kolonoskopie používá jako jedna z možností pro vyšetření osob s běžným rizikem vzniku polypů nebo rakoviny tlustého střeva, kteří nemohou nebo nechtějí podstoupit běžnou kolonoskopii.
Jaké jsou novinky v souvislosti s kolonoskopií?
Existuje několik nových pomůcek, jak zlepšit kvalitu provedené kolonoskopie. Většina z nich se zabývá zlepšováním detekce těžko identifikovatelných nebo malých lézí (například velmi malé polypy) a plochých lézí. Dále také schopností rozhodnout přímo při kolonoskopii zda provést či neprovést biopsii u malého polypu, protože i tato léze může obsahovat premaligní či dokonce už maligní buňky.
To je velmi důležité, protože většina běžných polypů nejsou ani maligního ani premaligního původu a za jejich odstraňování a následné vyšetřování pod mikroskopem je utráceno mnoho peněz. Snímky s vysokým rozlišením, které umožňují lepší detekci léze, se staly standardem při vyšetřování kolonoskopií. Také zvětšování obrazů může zlepšit kvalitu detekce lézí.
Úzkopásmová zobrazovací technika používá speciální vlnovou délku, která zvýrazňuje malé krevní cévy, které leží těsně pod sliznicí tlustého střeva. Tvar těchto cév se liší v případě normální, premaligní a maligní tkáně. Tato technika umožňuje jednodušší identifikování povahy léze a usnadňuje tím pádem rozhodování, zda má být z dané léze odebrán bioptický materiál či zda má být celá léze rovnou odstraněna v průběhu biopsie bez čekání na výsledky mikroskopického vyšetření.
Chromoendoskopie používá barvy, které jsou aplikovány na střevní sliznici za účelem rozlišení tkáně normální a neoplastické (se změnami benigního, premaligního nebo maligního charakteru) a pomáhá tak rozhodnutí, zda danou lézi podrobit biopsii či odstranit.
Fluorescenční endoskopie užívá fluorescenční látky, které jsou buď naneseny na sliznici střeva, nebo aplikovány intravenózně. Tyto látky jsou vychytávány v abnormálních buňkách (premaligní, maligní) střevní sliznice více, než v buňkách normálních. Pod speciálním světlem jsou potom tyto oblasti dobře viditelné a mohou být kompletně odstraněny. Konfokální laserová endoskopie používá konkrétní vlnové délky světla, které pronikají sliznicí s buňkami obarvenými fluorescenční látkou několik milimetrů. Abnormální buňky lze tedy mnohem snáze identifikovat než jen s použitím samotné fluorescenční barvy.
Existují dokonce kolonoskopy a další doplňující příslušenství, která umožňují lékaři kromě pohledu anterográdního od špičky kolonoskopu i pohled retrográdní. Takto jsou získány obrazy ve dvou směrech, 180 stupňů od sebe. Toho se využívá při hledání lézí, které jsou za záhyby střevní sliznice, a které by tím pádem mohly být přehlédnuty při použití běžné kolonoskopie.
V současné době dokonce probíhají pokusy na vyvinutí samosepohybujícího kolonoskopu. Většina těchto nových technik – s výjimkou snímků s velmi vysokým rozlišením – je stále považována pouze za experimentální.
K vyšetření tlustého střeva může být použita i magnetická rezonance a to způsobem podobným CT virtuální kolonoskopii. Největší výhodou magnetické rezonance je nulové vystavení radiačnímu záření. Omezení jsou potom podobná, jako najdeme u virtuální kolonoskopie.
| Autor: | MUDr. Michal Vilímovský |
|---|---|
| Vzdělání: | lékař |
| Článek naposled aktualizován: | 14. srpna 2014 22:25 |
| Datum příští revize: | 14. srpna 2016 22:25 |
Chcete dostávat podobné články o zdraví každý den na e-mail?
Přihlaste se k odběru našich příspěvků a každý den vám pošleme jeden článek o zdraví a výživě na e-mail. Žádné nesmysly, ale kvalitní příspěvky, které vám pomohou získat více informací o léčbě a diagnostice různých onemocnění, potravinách a léčivech.

20 potravin, které vám okamžitě uleví od pálení žáhy
Bolesti bederní páteře: příčiny, projevy, prevence a cvičení
Jakou tepovou frekvenci byste měli mít?
Bolesti krční páteře: příčiny, projevy, prevence a cvičení
Jak probíhá zánět slinivky, jaké jsou jeho příznaky a jak ho zklidnit?
Hluboká žilní trombóza: co to je, jak se projevuje a léčí?
77 možností jak používat kokosový olej
Co je zánět Achillovy šlachy, jak se projevuje a léčí?
Bolest v tříslech: co jí způsobuje a jak jí léčit?
Ústřel (ischias) a jeho léčba
Bolest na hrudi: 17 příčin, doprovodné příznaky a možnosti léčby
Bolest pod levým žebrem (v levém podžebří): vše co potřebujete vědět!
Co je časté močení, jaké jsou jeho příčiny a možnosti léčby?
Diagnostický test CRP: co to je a k čemu slouží
Jak snížit vysoký cholesterol?