Rakovina prsu: příčiny, příznaky, diagnostika a léčba
Rakovina prsu je jedním z nejčastěji se vyskytujících nádorových onemocnění u žen. Její incidence je kolem 120 případů na 100 tisíc žen. V tomto článku se podíváme na příčiny, příznaky, diagnostiku a léčbu rakoviny prsu u žen, mužů i dětí.
Definice
Rakovina prsu je rakovina, která se formuje z buněk prsní tkáně. Po rakovině kůže je rakovina prsu nejčastěji diagnostikovaná rakovina u žen v České republice. Rakovina prsu se může objevit jak u žen, tak i u mužů. Velmi vzácně se rakovina prsu může objevit i u dětí. Nejčastější je ale u žen starších šedesáti let (60 - 69 let), nicméně v až 38% případů se vyskytuje u žen mladších šedesáti let.
Zvýšení povědomí o rakovině prsu a mnohé výzkumy zlepšily skreeningové programy, diagnózu a znamenaly zlepšení v léčbě. Přežití rakoviny prsu se podstatně zlepšilo a počet úmrtí stále klesá, což je způsobeno množstvím faktorů, například včasnou detekcí nádoru, personalizovanou léčbou a lepším porozuměním nemoci.
Příznaky
Prvotní projevy rakoviny prsu jsou:
- Bulka nebo ztluštění v prsu, které je pocitově jiné, než okolní tkáň
- Krvavý výtok z bradavky
- Změna velikosti, tvaru nebo vzhledu prsu
- Změny na kůži prsu, jako je například "propadnutí" či vtlačení
- Vpáčená bradavka
- Odlupování pigmentované části obklopující bradavku (dvorec), nebo kůže prsu
- Zarudnutí kůže na prsu a vytvoření malých ďolíčků – kůže potom vypadá podobně jako slupka pomeranče
Kdy navštívit lékaře
Pokud objevíte bulku nebo jiné změny ve vašich prsou – i pokud poslední mamograf byl v pořádku – objednejte se na prohlídku ke svému lékaři.
Příčiny rakoviny prsu
Není zcela jasné, co způsobuje rakovinu prsu. Lékaři vědí, že rakovina prsu se objevuje ve chvíli, kdy některé z buněk prsu začnou abnormálně růst. Tyto buňky se množí rychleji než buňky zdravé a pokračují v akumulaci, až zformují bulku. Buňky se mohou šířit (metastazovat) z prsu přes lymfatické cévy do jiných částí těla.
Rakovina prsu nejčastěji začíná z buněk vývodů mléčné žlázy (invazivní duktální karcinom). Rakovina prsu může začít ale i ze žlázové tkáně nazývané lobuly (invazivní lobulární karcinom), nebo z jiných buněk nebo tkání v prsu.
Vědci identifikovali hormonální a environmentální faktory a faktory životní stylu, které mohou zvýšit riziko vzniku rakoviny prsu. Není ale úplně jasné, proč u lidí, kteří nemají žádné rizikové faktory, dojde ke vzniku rakoviny prsu a naopak proč se u lidí, kteří mají rizikových faktorů mnoho, rakovinu prsu nevyvine. Je pravděpodobné, že rakovina prsu je způsobena komplexní interakcí genetického vybavení jedince společně s faktory vnějšího prostředí.
Dědičná rakovina prsu
Lékaři odhadují, že pouze 5 až 10 % rakovin prsu je spojeno s genovou mutací, která se předává z generace na generaci v některých rodinách. Bylo identifikováno množství mutovaných genů, které zvyšují riziko vzniku rakoviny prsu. Nejběžnějšími jsou například BRCA 1 nebo BRCA 2. Oba tyto geny signifikantně zvyšují riziko vzniku jak rakoviny prsu, tak rakoviny ovarií.
Pokud máte historii rakoviny prsu v rodině (nebo jiných typů rakoviny), může vám lékař doporučit krevní testy, které pomohou identifikovat specifické mutace v BRCA a jiných genech, které se ve vaší rodině dědí.
Zvažte, zda se lékaře nezeptat na doporučení ke genetickému poradci, který by mohl prostudovat vaši rodinnou zdravotní historii. Genetický poradce vám může říci o výhodách a rizicích genetického testování a provést vhodné genetické vyšetření.
Rizikové faktory
Rizikové faktory vzniku rakoviny prsu jsou všechny ty, které zvyšují pravděpodobnost vzniku nádoru v prsu. Ale to, že jste vystaveni jednomu nebo více rizikových faktorům neznamená, že se u vás bezpodmínečně vyvine rakovina prsu. Mnoho žen, u kterých se rakovina prsu objevila, nemělo známé žádné rizikové faktory, snad kromě jediného – že byly ženy.
Faktory, které jsou spojené se zvýšením rizikem vzniku rakoviny prsu:
- Ženské pohlaví. Ženy mají mnohem vyšší riziko vzniku rakoviny prsu než muži.
- Věk. Riziko vzniku rakoviny prsu se zvyšuje společně s věkem.
- Rodinná historie výskytu rakoviny prsu. Pokud měla vaše matka, sestra nebo dcera diagnostikován nádor prsu, hlavně v mladém věku, vaše riziko vzniku rakoviny je vyšší. Většina žen s diagnostikovanou rakovinou prsu ale žádný rodinný výskyt nemá.
- Osobní historie výskytu rakoviny prsu. Pokud jste měla rakovinu prsu v jednom prsu, máte zvýšené riziko vzniku nádoru i v prsu druhém.
- Geny, které zvyšují riziko vzniku rakoviny prsu. Určité genové mutace zvyšují riziko vzniku rakoviny prsu a mohou být předávány dětem zakódované v genech. Nejběžnější genové mutace jsou BRCA 1 a BRCA 2. Tyto geny mohou významně zvýšit riziko vzniku rakoviny prsu i jiných rakovin, nedělá z nich ale nevyhnutelný jev.
- Expozice radiačnímu záření. Pokud jste jako dítě prodělali léčbu zářením v oblasti hrudníku, vaše riziko vzniku rakoviny se zvýšilo.
- Obezita. Být obézní také riziko zvyšuje.
- Pokud vám menstruace začala ve velmi mladém věku. Začátek menstruace před dvanáctým rokem se považuje za rizikový faktor vzniku rakoviny prsu.
- Menopausa ve starším věku. Pokud se u vás menopauza objevila mnohem později, než je běžné, existuje u vás také zvýšené riziko vzniku rakoviny prsu.
- První dítě v pozdním věku. Ženy, které porodily své první dítě po 35 roce života, mají zvýšené riziko vzniku rakoviny prsu.
- Ženy, které nikdy nebyly těhotné, mají vyšší riziko vzniku rakoviny prsu, než ženy, které měly jedno nebo více těhotenství.
- Postmenopausální hormonální terapie. Ženy, které braly hormonální terapii, kde byl kombinován estrogen a progesteron k léčbě menopauzálních příznaků, mají zvýšené riziko vzniku rakoviny prsu. Riziko se snižuje ve chvíli, kdy žena hormonální terapii přestane užívat.
- Pití alkoholu. Pití alkoholu zvyšuje riziko vzniku rakoviny prsu.
Příprava před návštěvou lékaře
Ženy, které mají rakovinu prsu, budou muset navštívit několik lékařských specialistů, včetně:
- Lékaře, který se specializuje na diagnostiku – například mamografy (radiolog)
- Lékaře, který se specializuje na léčbu rakoviny (onkolog)
- Genetického poradce
Co můžete dělat v rámci přípravy na návštěvu lékaře
- Sepište si všechny symptomy, které se u vás objevily, včetně těch, které se vám mohou s důvodem návštěvy vašeho lékaře zdát nesouvisející.
- Sepište si klíčové osobní informace, včetně velkých stresorů, které ve svém životě máte nebo nedávných změn v životě.
- Sepište si rodinnou historii rakoviny. Zaznamenejte si všechny členy rodiny, kteří měli rakovinu, včetně typu rakoviny, věku, kdy byla diagnostikována a zda se z ní vyléčili.
- Udělejte si seznam všech léků, vitamínů nebo potravinových doplňků, které berete.
- Zvažte, zda s sebou nevzít člena rodiny nebo blízkého přítele. V některých případech může být těžké vstřebat všechny informace, které během vyšetření dostanete. Váš doprovod si pak může zapamatovat něco, co vy jste přeslechli nebo zapomněli.
- Napište si všechny otázky, na které se chcete lékaře zeptat.
Otázky, na které se můžete vašeho lékaře zeptat
Váš čas u lékaře je omezený, proto je dobré se před vyšetřením připravit – sepsat si seznam otázek, díky kterým pak bude vaše návštěva u lékaře efektivnější. Seřaďte si otázky od té nejdůležitější po ty méně důležité pro případ, že byste s lékařem neměli tolik času, kolik byste si představovali. Zde jsou některé základní otázky, na které se můžete ve spojitosti s rakovinou prsu zeptat:
- Jaký typ rakoviny prsu mám?
- Jaké je stadium mojí rakoviny prsu?
- Můžete mi vysvětlit moji zprávu z patologie? Mohu vás požádat o její kopii?
- Je potřeba mi udělat více testů?
- Jaké možnosti léčby jsou pro mě vhodné?
- Jaké jsou výhody léčby, kterou mi doporučujete?
- Jaké jsou vedlejší a nežádoucí účinky léčby, kterou mi doporučujete?
- Může tato léčba způsobit menopauzu?
- Jak léčba ovlivní můj každodenní život? Mohu i nadále pracovat?
- Je nějaký způsob léčby, který byste mi doporučil ze všech nejvíce?
- Jak víte, že zrovna tahle léčba je pro mě nejvhodnější?
- Co byste doporučil kamarádovi nebo členovi rodiny, kdyby byl v mé situaci?
- Jak rychle musím učinit svoje rozhodnutí ohledně léčby?
- Co se stane, když léčbu odmítnu?
- Kolik bude léčba stát?
- Pokrývá moje zdravotní pojištění všechny testy a léčbu, kterou mi doporučujete?
- Měl/a bych hledat i jiné možnosti léčby? Pokryje moje pojištění všechny náklady?
- Existují nějaké brožury nebo tištěný materiál, který bych si mohl/a vzít s sebou domů? Jaké mi doporučíte internetové stránky nebo knihy?
- Existují nějaké klinické výzkumy nebo novější léčba, kterou bych mohl/a zvažovat?
Pokud vás během vyšetření napadne další otázka, kterou nemáte napsanou na svém seznamu, neváhejte a také se na ni svého lékaře zeptejte.
Co očekávat od lékaře
Váš lékař se vás zeptá na množství otázek. Pokud budete připraveni na ně odpovědět, může vám to ušetřit čas, který posléze můžete využít na odpovědi na otázky z vašeho seznamu. Váš lékař se může zeptat například:
- Kdy se u vás poprvé objevily symptomy?
- Jsou vaše příznaky přítomny nepřetržitě, nebo se objevují a zase mizí?
- Jak závažné jsou vaše symptomy?
- Co vám ulevuje od vašich příznaků?
- Co vám vaše příznaky naopak zhoršuje?
Testy a diagnóza
Testy a vyšetření, které se využívají k diagnostice rakoviny prsu:
- Vyšetření prsů. Váš lékař vám prohlédne obě prsa a lymfatické uzliny v podpaží. Bude hledat přítomnost bulky nebo známky jakékoliv abnormality.
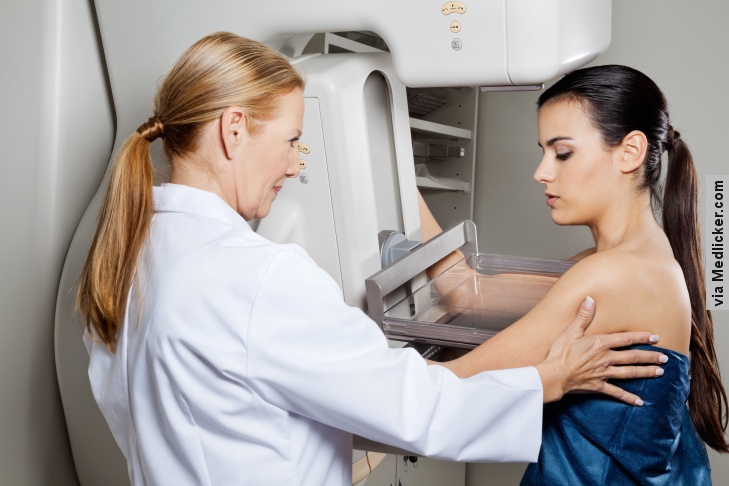
- Mamograf. Mamograf je rentgenové vyšetření prsu. Mamografy jsou běžně používány při screeningových testech prsů. Pokud je objevena nějaká abnormalita na skreeningovém mamogramu, doporučí vás lékař na diagnostický mamograf, aby se abnormalita mohla dále vyšetřit.
- Ultrazvuk prsů. Ultrazvuk využívá zvukové vlny k vytváření obrazů struktur hluboko uvnitř lidského těla. Ultrazvuk může pomoci rozlišit mezi solidní masou a tekutinou vyplněnou cystou.
- Získání kousku tkáně prsu pro testování (biopsie). Bioptické vzorky jsou poslány do laboratoře na analýzu, po které lékaři rozhodnou, zda jsou buňky rakovinné. Bioptické vzorky jsou také analyzovány pro zjištění, které typy buněk jsou za rakovinné bujení zodpovědné, jak je rakovina pokročilá, nebo zda jsou na nádorových buňkách přítomny hormonové nebo jiné receptory, které by mohly ovlivnit výběr léčby.
- Magnetická rezonance prsu. Magnetická rezonance používá magnet a rádiové vlny k vytvoření obrazu vnitřku prsu. Před samotným vyšetřením magnetickou rezonancí je třeba injikovat kontrastní látku.
V závislosti na konkrétní situaci mohou být potřeba i jiné diagnostické testy.
Určení stádia rakoviny prsu (staging)
Poté, co váš lékař diagnostikuje rakovinu prsu, bude se snažit zjistit, v jakém stádiu (stage) je vaše onemocnění. To pomáhá upřesnit prognózu a zajistit nejlepší možnou léčbu. Kompletní informace pro určení stadia rakoviny prsu nemusí být zjistitelné až do chvíle, než podstoupíte operaci prsu.
Testy a vyšetření používané ke zjištění stadia rakoviny prsu:
• Krevní testy
• Mamograf druhého prsu, aby lékaři viděli rozdíl, způsobený přítomností nádoru
• Magnetická rezonance prsu
• Sken kostí
• CT snímky
• Pozitronovou emisní tomografii (PET)
Ne všechny ženy budou potřebovat všechny tato vyšetření. Váš lékař vám poradí, které jsou ve vaší situaci nejvhodnější.
Stádium rakoviny prsu se označuje čísly 0 až IV. Jednotlivá čísla značí zda je nádor neinvazivní a je omezen pouze na jeden prs (0), nebo zda se jedná o invazivní nádor se vzdálenými ložisky (metastázemi) (stádium IV). Stádium IV se označuje jako metastatická rakovina prsu. Při tomto stádiu již došlo k rozšíření do jiných částí těla.
Léčba rakoviny prsu a popis jednotlivých metod a léčiv
Váš lékař určí nejlepší možnou léčbu na základě typu rakoviny prsu, jejího stádia, velikosti nádoru a toho, zda se jedná o takzvaný hormon senzitivní nádor nebo nikoli. Lékař vezme v úvahu i váš celkový zdravotní stav a vaše vlastní přání.
Většina žen podstoupí operaci prsu a následně se podrobí další léčbě, která obvykle zahrnuje chemoterapii, hormonální nebo biologickou léčbu nebo radioterapii (léčbu zářením).
Existuje mnoho možností léčby rakoviny prsu a je možné, že se budete cítit zahlceny informacemi. Zvažte, zda by pro vás nebylo vhodné vyslechnout si i názor dalšího nestranného odborníka – například specialisty na rakovinu prsu. Promluvte si také s dalšími ženami, které musejí udělat stejné rozhodnutí jako vy.
Chirurgická léčba rakoviny prsu
Operační zákroky prováděné při léčbě rakoviny prsu (chirurgové vybírají vždy ten, který je pro daný případ nejvhodnější):
- Odstranění nádorové bulky (lumpektomie). Během lumpektomie, která je považována za prso zachraňující zákrok, odstraní chirurg nádor a malou část zdravé tkáně, která ho obklopovala. Lumpektomie se provádí typicky k odstranění malých nádorů.
- Odstranění celého prsu (mastektomie). Mastektomie je chirurgický zákrok, při kterém je odstraněna všechna prsní tkáň – lobuly, dukty, tuková tkáň, část kůže včetně bradavky a dvorce (jednoduchá mastektomie). Při kůži zachraňující mastektomii je kůže kolem prsu ponechána intaktní, aby se mohlo dosáhnout lepšího výsledku při následné rekonstrukci prsu. V závislosti na umístění a velikosti tumoru může být zachována i bradavka.
- Odstranění sentinelových lymfatických uzlin (biopsie sentinelové uzliny). Aby bylo možno rozhodnout, zda došlo k rozšíření rakoviny i do lymfatických uzlin, chirurg odstraní lymfatické uzliny, které jsou nejblíže nádoru, a tudíž mají největší pravděpodobnost být nádorovými buňkami napadeny. Pokud v těchto uzlinách (nazývané jako sentinelové uzliny) nejsou známky rakoviny nalezeny, je šance na nalezení rakovinných buněk v jiných uzlinách velmi malá a další lymfatické uzliny již nejsou odstraňovány.
- Odstranění axilárních lymfatických uzlin. Pokud jsou rakovinné buňky nalezeny v sentinelové uzlině, dalším postupem je odstranění lymfatických uzlin v podpaží.
- Odstranění obou prsů. Některé ženy s nádorovým onemocněním v jednom prsu se rozhodnou k odstranění i druhého (zdravého) prsu (kontralaterální profylaktická mastektomie) a to z důvodu velkého rizika rakoviny i v druhém prsu kvůli genetickým predispozicím nebo rodinné historii.
U většiny žen s rakovinou prsu ke vzniku rakoviny i v tom druhém nedojde. Zeptejte se svého lékaře na riziko vzniku rakoviny ve druhém prsu ve vašem případě. Komplikace chirurgické léčby rakoviny prsu závisí na konkrétním typu nádoru, jeho velikosti i na celkovém zdravotním stavu. Chirurgický zákrok s sebou nese riziko krvácení a infekce. Některé ženy se rozhodnou pro rekonstrukci prsu po chirurgické léčbě. Zeptejte se svého lékaře, zda by tato možnost nebyla vhodná i pro vás. Před operací je vhodné se poradit s plastickým chirurgem o možnostech prsního implantátu (silikonové, plněné vodou, či s použitím vaší vlastní tkáně).
Radiační terapie
Radiační terapie používá vysokoenergetické paprsky, jako jsou rentgenové, ke zničení rakovinných buněk. Radiační terapie je typicky prováděna za použití velkého přístroje, který energii směřuje na žádané místo na těle (teleterapie). Existuje ale i způsob, při kterém je zdroj záření umístěn uvnitř těla (brachyterapie).
Teleterapie je běžně užívaná po lumpektomii u brzkých stadií rakoviny prsu. Radiační terapie může být doporučena i po mastektomii a odstranění většího tumoru, dokonce i u tumorů, u kterých již došlo k rozšíření do lymfatických uzlin.
Nežádoucí vedlejší účinky radiační terapie zahrnují únavu a červenou, popálení od slunce podobnou vyrážku v místě, kam byla radiace směřována. Prsní tkáň může otéct nebo být tvrdší. Méně často se objevují závažnější nežádoucí účinky jako je například poškození srdce nebo plic a velmi zřídka pak sekundární nádor v místě ozařování.
Více o radioterapii si můžete přečíst v samostatném článku.
Chemoterapie
Chemoterapie využívá k ničení nádorových buněk léky. Pokud je velké riziko, že se vaše rakovina vrátí nebo se rozšíří do jiných částí těla, chemoterapie vám může být doporučena jako možnost, jak snížit pravděpodobnost rekurence rakoviny. Toto je známé jako adjuvantní systémová chemoterapie.
V některých případech je chemoterapie podávána před operací – například u žen s velkým nádorem prsu. Cílem je nádor zmenšit na takovou velikost, aby bylo co nejjednodušší ho chirurgicky odstranit.
Chemoterapie se využívá také u žen, u nichž se již rakovina rozšířila do jiných částí těla. Chemoterapie pak může být navržena jako způsob léčby, kterým se rakovina kontroluje a zmírňují se tím symptomy, které nádor způsobuje.
Vedlejší účinky chemoterapie záleží na druhu léků, které užíváte. Běžným vedlejším účinkem je například ztráta vlasové pokrývky hlavy, nevolnost, zvracení, únava a zvýšené riziko rozvoje infekce. Vzácnými vedlejšími účinky může být předčasné vyvolání menopauzy, neplodnost, poškození srdce a ledvin, nervové poškození a velmi, velmi zřídka rakovina krevních buněk.
Více o chemoterapii se dozvíte v samostatném článku.
Hormonální léčba
Hormonální léčba – správně označovaná spíše jako hormon-blokující terapie – je často užívána k léčbě prsních nádorů, které jsou hormonálně senzitivní. Lékaři tyto druhy nádorů nazývají jako „ER pozitivní nádory prsu (nádory složené z buněk s receptory citlivými na estrogen)“ a „PR pozitivní nádory prsu (nádory složené z buněk s receptory citlivými na progesteron)“.
Hormonální léčba může být použita po chirurgickém zákroku nebo jiné léčbě ke snížení rizika návratu rakoviny. Pokud se již rakovina rozšířila, hormonální léčba může metastatická ložiska zmenšit a na nějaký čas dostat pod kontrolu.
Léčiva a chirurgické zákroky používané v rámci hormonální léčby:
- Léky, které zabraňují hormonům v proniknutí do buňky. Selektivní modulátor estrogenového receptoru (SERM) působí zabráněním estrogenu nasednout na estrogenový receptor na rakovinné buňce. Tím zpomaluje růst tumoru a zabíjí nádorové buňky. Mezi SERM léčiva patří například tamoxifen, raloxifen (Evista) a toremifen (Fasteron).
- Léky, které zabraňují tělu v tvorbě estrogenu po menopause. Jsou nazývány jako inhibitory aromatázy – tyto léky zabraňují ve funkci enzymu, který přeměňuje v těle androgeny na estrogeny. Tyto léky jsou účinné pouze u žen po menopause. Mezi inhibitory aromazázy patří anastrozol (Arimidex), letrozol (Femara) a exemestan (Aromasin). Vedlejší účinky těchto léků jsou například návaly, noční pocení, vaginální suchost, bolest kloubů a svalů a zvýšené riziko řídnutí kostí (osteoporóza).
- Léky, které ničí estrogenové receptory. Lék fulvestrant (Faslodex) blokuje estrogenové receptory na nádorových buňkách a dává jim signál, aby estrogenové receptory zničily. Fulvestrant je používán u žen po menopause. Vedlejší účinky mohou zahrnovat nevolnost, návaly a bolest kloubů.
- Chirurgická operace nebo léky, které zabraňují tvorbě hormonů v ovariích. U postmenopausálních žen se může jako hormonální terapie využívat i chirurgické odstranění ovarií nebo léky, které zabraňují tvorbě estrogenu v nich.
Biologická léčba
Biologická léčba nádorů prsu zahrnuje cílené léky, které útočí přímo na specifické abnormality v nádorových buňkách. Patří sem:
- Trastuzumab (Herceptin). Některé nádory prsu vytvářejí velké množství proteinu, který se nazývá receptor lidského růstového faktoru 2 (Human growth factor receptor 2 - HER2). Tento protein pomáhá nádorovým buňkám růst a přežívat. Pokud nádor vytváří velké množství HER2, trastuzumab může pomoci tento protein blokovat a ničit tak nádorové buňky. Vedlejší účinky mohou zahrnovat bolesti hlavy, průjem a problémy se srdcem.
- Pertuzumab (Perjeta). Pertuzumab je cílen na HER2 a je schválen pro použití u metastatických rakovin prsu v kombinaci s lékem trastuzumab a chemoterapií. Tato kombinace je určena pro ženy, jejichž rakovina ještě nebyla léčena jiným lékem. Vedlejší účinky mohou zahrnovat průjem, ztrátu vlasů a problémy se srdcem.
- Ado-trastuzumab (Kadcyla). Tento lék kombinuje trastuzumab s lékem, který ničí buňky. Když se tato kombinace dostane do těla, trastuzumab pomáhá vyhledat nádorové buňky, protože je přitahován HER2. Lék, který ničí buňky, je poté vypuštěn do nádorových buněk. Ado-trastuzumab je možným lékem pro ženy s metastatickou rakovinou prsu, které již vyzkoušely trastuzumab a chemoterapii.
- Lapatinib (Tykerb). Lapatinib útočí na HER2 a používá se u pokročilých nebo metastatických nádorů prsu. Lapatinib může být použit v kombinaci s chemoterapií nebo hormonovou terapií. Potenciální vedlejší účinky zahrnují průjem, bolestiví ruce a nohy, nevolnost a srdeční problémy.
- Bevacizumab (Avastin). Bevacizumab již není k léčbě rakoviny prsu v některých zemích (například v USA) povolen. Výzkumy ukázaly, že ačkoliv lék může zpomalit růst nádoru, nemá vliv na délku přežití.
Alternativní medicína
Účinnost žádné z metod alternativní medicíny nebyla při léčbě rakoviny prsu prokázána. Nicméně přírodní a alternativní medicína mohou pomoci vypořádat se s vedlejšími účinky léčby, pokud jsou ovšem tyto metody využívány s předchozím souhlasem lékaře a jako součást řádné léčby.
Alternativní medicína a únava
Mnoho z těch, kteří trpí rakovinou prsu, si stěžují na únavu během a po léčbě, které může trvat až několik let. V kombinaci s lékařskou péčí může alternativní medicína pomoci od únavy ulehčit.
Promluvte si s vaším lékařem o:
- Lehkém cvičení. Pokud vám to lékař povolí, začněte lehce cvičit několikrát týdně a postupně přidávejte, pokud se na to budete cítit. Zvažte například chůzi, plavání, jógu nebo tai chi.
- Zvládání stresu. Převezměte kontrolu nad stresem ve svém běžném životě. Vyzkoušejte techniky, které redukují stres, například svalovou relaxaci, vizualizaci, nebo trávení více času s přáteli a rodinou.
- Vyjadřování pocitů. Najděte si aktivitu, při které budete moct psát nebo diskutovat o vašich emocích, například psaní deníku, zapojení se do skupinové terapie nebo mluvení s terapeutem.
Vyrovnání se s diagnózou
Diagnóza rakoviny prsu může být zdrcující. A právě ve chvíli, kdy se snažíte vyrovnat se se šokem a strachem o svoji budoucnost, je po vás požadováno učinit důležitá rozhodnutí ohledně vaší léčby. Každá žena má svůj vlastní způsob, jak se s diagnózou vyrovnat. Než si naleznete tu vaši, mohlo by vám pomoci pár tipů:
- Zjistěte si informace o rakovině prsu. Pokud byste ráda věděla o rakovině prsu více, zeptejte se svého lékaře na detaily vaší nemoci – typ, stádium, hormonové receptory. Zeptejte se, jaké zdroje na internetu jsou relevantní a pomohou vám rozšířit si znalosti o rakovině prsu.
- Vědět více o své nemoci vám může pomoci cítit se více sebevědomě, když se musíte rozhodnout o způsobu své léčby. Některé ženy ale raději detaily o své nemoci vědět nechtějí. Je to čistě jenom na vás, ale váš postoj k nemoci by lékař měl znát.
- Mluvte s ostatními, kteří mají stejnou diagnózu, jako vy. Může to pro vás být povzbuzující, promluvit si s jinými ženami, které mají také rakovinu prsu.
- Držte si rodinu a přátele na blízku. Vaše rodina a přátelé vám mohou poskytnout zásadní podpůrnou pomoc během vaší léčby.
- Během toho, kdy budete svoje okolí informovat o své diagnóze, budete pravděpodobně dostávat množství nabídek pomoci. Myslete dopředu na věci, které byste mohla potřebovat, ať už je to mít někoho, s kým si můžete popovídat, když se budete cítit na dně, nebo mít k ruce pomocníka při přípravě pokrmů.
- Najděte si někoho, s kým si budete moci promluvit o svých pocitech. Najděte si přítele nebo člena rodiny, který je dobrým posluchačem.
- Udržujte intimmní vztah se svým partnerem. V západní kultuře jsou ženská prsa spojována s atraktivností, ženskostí a sexualitou. Kvůli těmto postojům může být ovlivněn váš pohled na sebe samu, sníženo vaše sebevědomí a to může mít za následek problémy v ložnici. Promluvte si se svým partnerem o vaší nejistotě a vašich pocitech.
Prevence rakoviny prsu
Udělat několik změn ve vašem životě může pomoci snížit riziko vzniku rakoviny prsu. Vyzkoušejte:
- Zeptejte se svého lékaře na skreeningové testování. Promluvte si se svým lékařem, zda by bylo možné provést skreeningové testy a vyšetření, jako například mamograf. Zeptejte se svého lékaře na výhody a rizika screeningových programů. Společně pak můžete rozhodnout, které skreeningové strategie budou pro vás nejlepší.
- Seznamte se se svými prsy a provádějte samovyšetření. Pokud znáte svá prsa a při samovyšetření objevíte změnu, bulku nebo něco neobvyklého, okamžitě si promluvte se svým lékařem. Samovyšetření prsů nefunguje jako prevence rakoviny prsu, pomůže vám ale porozumět normálním změnám v prsou a odlišit jakékoliv abnormální jevy a symptomy.
- Alkohol pijte velice střídmě, nejlépe vůbec. Snižte množství vypitého alkoholu na méně než jeden drink denně, pokud s alkoholem nechcete nadobro skoncovat.
- Cvičte většinu dní v týdnu. Hýbejte se alespoň 30 minut denně většinu dní v týdnu. Pokud jste v poslední době moc aktivní nebyla, zeptejte se svého lékaře, zda je v pořádku, pokud budete cvičit a začněte pomalu.
- Omezte postmenopauzální hormonální terapii. Kombinovaná hormonální terapie může zvýšit riziko rakoviny prsu. Promluvte si s lékařem o výhodách a rizicích hormonální terapie. Některé ženy zažívají během menopauzy nepříjemné příznaky a pro tyto ženy může být zvýšení rizika rakoviny prsu přijatelné ve srovnání s úlevou od nepříjemných příznaků menopauzy. Ke snížení rizika vzniku rakoviny prsu při užívání hormonální terapie užívejte ty nejnižší možné dávky hormonů po co nejkratší časový interval.
- Udržujte si zdravou hmotnost. Pokud je vaše hmotnost ve zdravém rozmezí, pokuste se ji udržet. Pokud potřebujete nějaká kila shodit dolů, poraďte se s lékařem, jaká strategie hubnutí je pro vás nejlepší. Snižte příjem kalorií, které každý den sníte, a pomalu zvyšujte množství pohybu.
Snížení rizika rakoviny prsu u žen s vysokým rizikem
Pokud lékař zhodnotil vaši rodinnou historii a jiné faktory a rozhodl, že právě u vás je zvýšené riziko vzniku rakoviny, možnosti, jak vaše riziko snížit jsou například:
- Preventivní medikace (chemoprevence). Estrogen blokující léky mohou pomoci snížit riziko vzniku rakoviny prsu. Možné léky zahrnují tamoxifen a raloxifen (Evista). Inhibitory aromatázy mají také slibné výsledky ve snižování rizika vzniku rakoviny prsu u žen s vysokým rizikem. Tyto léky s sebou nesou ale riziko vedlejších účinků, proto si tyto léky někteří lékaři šetří pouze pro ženy s velmi vysokým rizikem vzniku rakoviny prsu. Promluvte si o výhodách a rizicích těchto léků se svým lékařem.
- Preventivní chirurgický zákrok. Ženy s velmi vysokým rizikem vzniku rakoviny prsu se mohou rozhodnout, že si nechají chirurgicky odstranit zdravou prsní tkáň (profylaktická mastektomie). Mohou se rozhodnout, že si nechají odstranit i zdravá ovaria (profylaktická ovariektomie). Tyto chirurgické zákroky snižují riziko vzniku rakoviny prsu a ovarií.
| Autor: | MUDr. Michal Vilímovský |
|---|---|
| Vzdělání: | lékař |
| Použité zdroje: | |
| Zdroje obrázků: | Dollarphotoclub.com |
| Článek naposled aktualizován: | 3. ledna 2015 19:55 |
| Datum příští revize: | 3. ledna 2017 19:55 |
Související články
Rakovina prsu: strava bohatá na omega-3 mastné kyseliny může zastavit šíření nádorů
Chcete dostávat podobné články o zdraví každý den na e-mail?
Přihlaste se k odběru našich příspěvků a každý den vám pošleme jeden článek o zdraví a výživě na e-mail. Žádné nesmysly, ale kvalitní příspěvky, které vám pomohou získat více informací o léčbě a diagnostice různých onemocnění, potravinách a léčivech.



20 potravin, které vám okamžitě uleví od pálení žáhy
Bolesti bederní páteře: příčiny, projevy, prevence a cvičení
Jakou tepovou frekvenci byste měli mít?
Bolesti krční páteře: příčiny, projevy, prevence a cvičení
Jak probíhá zánět slinivky, jaké jsou jeho příznaky a jak ho zklidnit?
Hluboká žilní trombóza: co to je, jak se projevuje a léčí?
77 možností jak používat kokosový olej
Co je zánět Achillovy šlachy, jak se projevuje a léčí?
Bolest v tříslech: co jí způsobuje a jak jí léčit?
Bolest pod levým žebrem (v levém podžebří): vše co potřebujete vědět!
Bolest na hrudi: 17 příčin, doprovodné příznaky a možnosti léčby
Ústřel (ischias) a jeho léčba
Co je časté močení, jaké jsou jeho příčiny a možnosti léčby?
Diagnostický test CRP: co to je a k čemu slouží
Jak snížit vysoký cholesterol?