Gangréna (sněť): vše co potřebujete vědět!
Gangréna je závažné onemocnění spojené s odumíráním tkání těla při přerušení jejich zásobení kyslíkem a živinami. Tkáň, do které z nějakého důvodu krev nepřivádí kyslík a živiny odumírá, což označujeme pojmem nekróza a poté podléhá dalším sekundárním změnám (například vysušení, infekce, apod.), které označujeme pojmem gangréna.
Zjednodušeně můžeme tedy gangrénu definovat jako sekundárně změněnou nekrózu.
Gangréna může postihnou kteroukoli část těla, ale nejčastěji postihuje končetiny (ruce a nohy) a prsty.
Příčinou gangrény je poranění, infekce nebo chronická onemocnění oběhové soustavy (srdce a cév), která narušují zásobení tkání a orgánů kyslíkem a živinami.
Pokračujte ve čtení článku a dozvíte se vše o příznacích, příčinách, diagnostice, léčbě a prevenci gangrény.
Příznaky
Hlavními příznaky gangrény jsou:
- Zarudnutí a otok postiženého místa
- Ztráta citlivosti a/nebo silná bolest postiženého místa
- Puchýře a boláky na kůži, které krvácí nebo z nich vytéká hnilobně zapáchající hnis
Pokud se některý z výše uvedených příznaků objeví, měli byste okamžitě navštívit lékaře.
Příčiny
Příčinou gangrény je nejčastěji úraz, infekce nebo onemocnění, která narušují normální cirkulaci krve.
Tkáně, do kterých se krví nedostávají potřebné živiny a kyslík nejprve odumírají, což označujeme pojmem nekróza (nekróza = intravitální odúmrť tkáně) a následně podléhají sekundárním změnám, které označujeme jako gangréna.
Podle druhu změn, kterým mrtvá tkáň podléhá, rozdělujeme gangrénu do několika typů.
Druhy gangrény
Existuje několik typů gangrén, které se liší podle vyvolávající příčiny.
Mezi hlavní druhy gangrén patří:
- Suchá gangréna: tento typ gangrény je spojený s přerušením krevního zásobení postižené tkáně, což vede k nekróze, po které následuje vyschnutí (mumifikace) mrtvé tkáně (odtud název suchá sněť)
- Vlhká gangréna: příčinou vlhké gangrény je nejčastěji poranění tkáně s následným nasednutím bakteriální infekce. S vlhkou snětí je spojený odporný zápach a dochází k cárovitému olupování mrtvé tkáně.
- Plynatá gangréna: podobně jako u vlhké gangrény je i plynatá sněť způsobena poraněním tkání s následným nasednutím bakteriální infekce. Nejčastějším původcem plynaté gangrény jsou klostridie, což jsou anaerobní baktérie, které v rámci svého metabolismu tvoří plyn, což se projevuje třaskáním bublin v ráně. Na rozdíl od vlhké gangrény kdy dochází k infekci rány zvenčí, u plynaté gangrény dochází k proniknutí klostridií hluboko do rány, a proto se s plynatou gangrénou setkáváme například u sečných poranění, kdy se z ostří meče do rány dostanou zbytky koňského trusu se sporami klostridií.
- Nekrotizující fasciitida: tento typ gangrény je vyvolán závažnou bakteriální infekcí, která se rychle šíří hlubšími vrstvami podkoží a měkkými tkáněmi. Nejčastějšími původci jsou stafylokoky nebo některé druhy agresivních streptokoků (takzvané „masožravé“ baktérie). Zvláštním typem nekrotizující fasciitidy je takzvaná Fournierova gangréna, která postihuje podkoží v okolí řitě (perianální a perineální oblast) a genitálu.
- Interní (vnitřní) gangréna: tento typ gangrény postihuje vnitřní orgány, nejčastěji střeva, žlučník nebo apendix a vzniká odumřením tkáně po přerušení krevního zásobení (z toho pramení názvy některých onemocnění – gangrenózní cholecystitida, gangrenózní apendicitida, apod.).
Rizikové faktory
Největší riziko rozvoje gangrény mají lidé s chorobami, které poškozují krevní cévy a lidé s oslabenou imunitou.
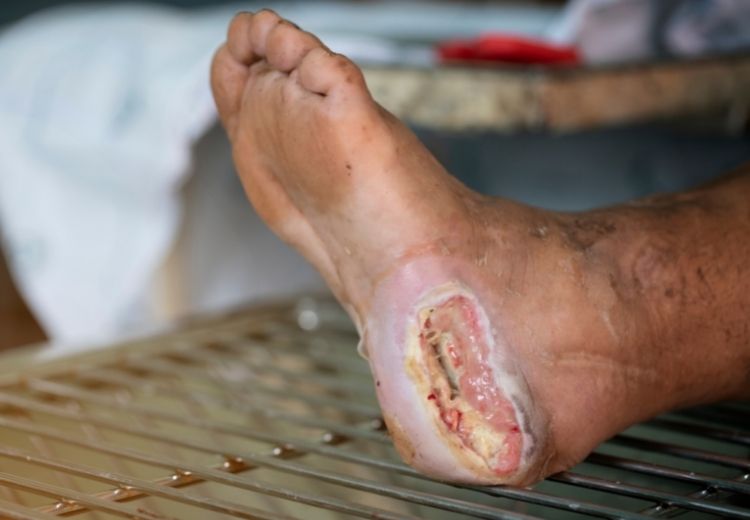
Vlhká gangréna vzniká při bakteriální infekci ischemické tkáně. Projevuje se hnisavým, zapáchajícími výtokem z rány a dalšími příznaky, jako je horečka, zarudnutí nebo otok postiženého místa.
Zvýšené riziko gangrény mají také osoby, které nedávno prodělali operační výkon a/nebo utrpěli úraz či poranění.
Onemocnění, která poškozují krevní cévy
Mezi onemocnění, která poškozují krevní cévy a zvyšují tak riziko gangrény, mimo jiné, patří:
- Diabetes: jedná se o chronické metabolické onemocnění, které se projevuje abnormálně zvýšenou koncentrací glukózy v krvi, což poškozuje nervy a cévy, a to zejména na končetinách. Zhoršené krevní zásobení končetin vede navíc k tomu, že se k místu případného poranění dostává méně imunitních buněk, což zpomaluje hojení ran a výrazně zvyšuje riziko gangrény. Vzhledem k tomu, že diabetes poškozuje i nervy, trpí pacienti také dalšími příznaky, jako je zhoršení chůze, ztráta citlivosti v končetinách a parestézie (subjektivně nepříjemné pocity brnění, mravenčení nebo píchání v končetinách či jinde na těle). Protože diabetici mají zhoršenou citlivost v končetinách, včetně vnímání bolesti, často si ani nemusí všimnout, že si poranili nohu, což vede k rozvoji syndromu diabetické nohy, který se projevuje nehojícími se defekty, gangrénou a dalšími příznaky a může skončit až amputací postižené končetiny. Proto by diabetici měli dobře pečovat o své nohy a chránit je před poraněním a otlačením. Někdy se i z malé otlačeniny může vyvinout nepříjemný nehojící se defekt.
- Ateroskleróza: při tomto onemocnění dochází k ukládání tukových látek do stěny tepen, což vede ke zúžení průsvitu cévy a zhoršení průtoku krve. Navíc hrozí, že se sklerotický plát může utrhnout a ucpat malou cévu v mozku či jinde v těle, což se projeví ischémií postižené oblasti a v případě mozku pak ischemickou cévní mozkovou příhodou.
- Onemocnění periferních tepen: při tomto onemocnění dochází k ucpávání tepen zásobujících končetiny (zejména dolní) tukovými látkami, což zhoršuje zásobení svalů krví a kyslíkem a projevuje se silnými bolestmi při chůzi (takzvané klaudikační bolesti).
- Raynaudův fenomén: toto onemocnění je spojeno s abnormální reakcí tepen na těle (nejčastěji na prstech rukou či nohou) na chlad, kdy dochází k tomu, že tepny na chlad reagují vazokonstrikcí (stažením), což vede k dočasnému přerušení zásobení postižených částí krví, kyslíkem a živinami. To se projeví zběláním až zmodráním kůže na postižených prstech.
Úrazy a operace
Vyšší riziko gangrény mají také lidé po úrazech nebo při stavech spojených se závažným poraněním kůže či měkkých tkání, jako jsou například:
- Autonehody nebo pády, řezná, sečná, střelná či bodná poranění
- Popáleniny
- Omrzliny
Při těchto poraněních dochází k náhlému přerušení zásobení tkání krví, kyslíkem a živinami a navíc do otevřených ran snáze proniká bakteriální infekce.
Gangréna může být také způsobena pooperační infekcí, i když je to v dnešní době velmi vzácné, protože veškeré chirurgické výkony probíhají za přísně sterilních podmínek.
Oslabená imunita
U lidí s oslabeným imunitním systémem může i za normální okolností nevýznamná infekce způsobit závažné komplikace, včetně gangrény.
Mezi osoby s oslabenou imunitou patří například:
- Osoby starší 60 let
- Drogově závislí
- Onkologicky nemocní pacienti na chemoterapii či radioterapii
- Pacienti s AIDS
- Diabetici
- Pacienti s poruchami výživy
- Alkoholici
- Osoby s renálním selháváním
Někdy se gangréna může rozvinout i u jinak naprosto zdravých osob.
Diagnostika
Diagnostika gangrény spočívá v tělesné prohlídce, odběru anamnézy a různých dalších vyšetřeních.
Cílem tělesné prohlídky neboli fyzikálního vyšetření je pacienta vyšetřit pohledem, pohmatem, poklepem a poslechem s cílem odhalit příčinu obtíží.
Při hledání gangrény se lékař zaměří na vyšetření ran a nehojících se defektů na kůži.
Odběr anamnézy znamená cílené dotazy lékaře na prodělaná onemocnění, pacientovy obtíže, užívané léky, rodinnou a pracovní situaci, apod.
Mezi další vyšetření užívaná v diagnostice gangrény, mimo jiné, patří:
- Laboratorní vyšetření krve: z tohoto vyšetření lze zjistit například známky zánětu (CRP, prokalcitonin, leukocytóza), hladinu glukózy v krvi (glykémie) a mnoho dalších informací, které v diagnostice gangrény mohou pomoci.
- Mikrobiologické vyšetření vzorku tkáně, krve a dalších tělesných tekutin (kultivace): při tomto vyšetření vám lékař odebere vzorek postižené tkáně nebo tělesných tekutin a odešle ho na mikrobiologické (kultivační) vyšetření, jehož cílem je zjistit jaká baktérie infekci vyvolala a jaká antibiotika jsou proti této baktérii nejúčinnější.
- Vyšetření zobrazovacími metodami: v diagnostice gangrény lze využít různé zobrazovací metody, zejména magnetickou rezonanci (MRI) nebo výpočetní tomografii (CT). Ultrazvukové vyšetření a rentgen mají v diagnostice gangrény jen omezené využití, ale lze je využít například pro vyloučení volné tekutiny v dutině břišní (ultrazvuk) nebo pro diagnostiku zlomenin či zápalu plic (rentgen).
- Operace: v rámci diagnostiky gangrény je často nutné ránu chirurgicky ošetřit a odstranit z ní mrtvé kousky tkáně (debridement).
Vzhledem k tomu, že gangréna je závažné onemocnění zahájí lékaři její léčbu ještě předtím, než budou mít k dispozici všechny výsledky (například antibiotika se nasazují empiricky a poté, co jsou známy výsledky kultivace je možné dávkování změnit nebo nasadit jiná, citlivější antibiotika).
Léčba
Léčba gangrény spočívá v odstranění odumřelé tkáně, prevenci a léčbě infekce a v léčbě problému, který gangrénu způsobil.
Pokud je příčinou gangrény špatné zásobení tkání krví a živinami, lékaři se pokusí obnovit cévní zásobení různými operačními technikami, jako jsou bypass nebo angioplastika.
Pokud je příčinou gangrény infekce, nasadí lékaři po chirurgickém odstranění mrtvé tkáně silná antibiotika.
Chirurgické odstranění mrtvé (odumřelé) tkáně (debridement)
Aby se gangréna nešířila dále, nedocházelo k reinfekcím a okolní tkáně se mohly zahojit, je nutné odstranit mrtvou tkáň.
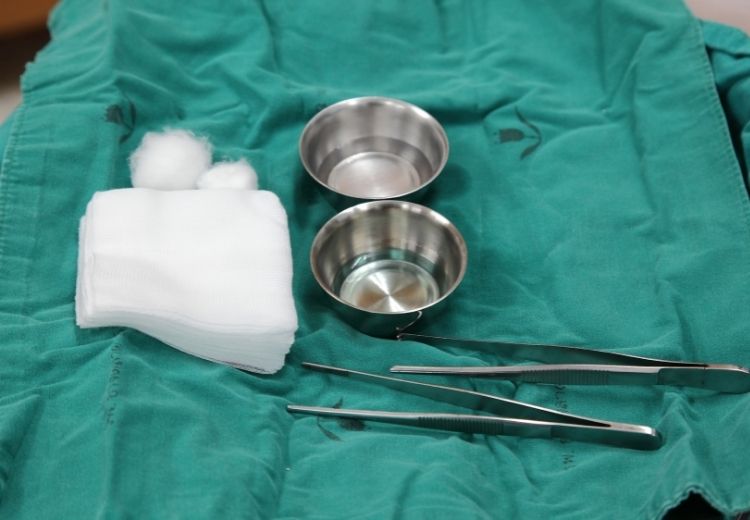
Operační odstranění mrtvé tkáně (debridement) je jedním z hlavních způsobů léčby gangrény
Provádí se to chirurgickým výkonem označovaným pojmem debridement.
Larvální debridement
Larvální debridement je moderní metoda, kdy se k odstranění mrtvých tkání využívají speciální larvy (například larvy bzučivky zelené – Lucilia sericata).
Larvy se živí jen mrtvou tkání a živé tkáně nechávají na pokoji. Navíc vylučují látky s antibakteriálními účinky, které zabíjí baktérie a pomáhají tak zlikvidovat infekci a urychlit hojení.
Larvy se na ránu přikládají buď volně nebo ve speciálních biologických obalech (biobag) a rána se zaváže pevným obvazem.
Po několika dnech se larvy odstraní a zůstává čistá zdravá tkáň, která se může rychle zhojit.
Studie naznačují, že larvální debridement může přinést lepší výsledky než klasický chirurgický debridement, ale tato terapie se v ČR zatím používá na vysoce specializovaných pracovištích v léčbě gangrény u syndromu diabetické nohy.
Amputace
Někdy je gangréna tak závažná, že jedinou cestou jak zabránit jejímu dalšímu rozšiřování, je amputace postižené části těla.
Nejčastěji se to týká dolní končetiny (prstů, chodidla, bérce, apod.).
Po amputaci v některých případech lékař pacientovi doporučí speciální protézu (umělou končetinu).
K amputaci se přistupuje po pečlivém zvážení situace a po provedení dalších vyšetření, která potvrdí, že není možný jiný způsob léčby (u diabetiků to typicky bývají osteolytické změny na kostech, které jsou známkou nevratného poškození tkáně).
Léčba infekce
Pokud je příčinou gangrény infekce, je nutné nasadit antibiotika, která se nejčastěji podávají intravenózně (nitrožilně) nebo perorálně (ústy).
Při těžkých infekcích je většinou nutné antibiotika podávat přímo do žíly ve vysokých dávkách.
Pro urychlení hojení se pacientům také nitrožilně podává výživa (minerály, vitamíny a další živiny, glukóza, apod.) a tekutiny.
Při těžkých krevních ztrátách je nutné krev doplnit transfúzí.
Obnova krevního zásobení
V některých případech je v rámci léčby gangrény nutné obnovit krevní zásobení postižené oblasti.
K tomu se využívají zejména tyto operační techniky:
- Bypassová operace: při této operaci cévní chirurg odebere část žíly, kterou propojí zdravé části tepen tak, aby se obnovilo zásobení tkání krví, kyslíkem a živinami.
- Angioplastika: tato technika spočívá buď v zavedení balónku do zúžené tepny, který se následně nafoukne a tím cévu roztáhne. Balónková angioplastika má ale nevýhodu v tom, že často dochází k recidivě (opětovnému zúžení tepny). Proto se někdy s výhodou do zúžené tepny zavede malá kovová pružinka označovaná jako stent, která udrží tepnu otevřenou.
Způsob léčby závisí na místě a rozsahu postižení. Někdy se musí provést by-pass, zatímco jindy postačí angioplastika. Výhodou angioplastiky je také kratší doba rekonvalescence oproti by-passu.
Hyperbarická oxygenoterapie
V léčbě některých druhů gangrény může pomoci hyperbarická oxygenoterapie.
Tento způsob léčby spočívá v tom, že pacient je umístěn do hyperbarické komory, kde vdechuje čistý kyslík ve vysoké koncentraci, což vede ke zvýšení hladiny kyslíku v krvi a k okysličení tkání v okolí gangrény, což pomáhá urychlit hojení.
Navíc kyslík také zabraňuje tvorbě toxinů, protože některé baktérie, které gangrénu vyvolávají jsou striktně anaerobní (musí žít v prostředí bez kyslíku), a kyslík je tak zabíjí a současně brání tvorbě toxinů.
Platí to zejména u klostridií, což jsou striktně anaerobní baktérie vyvolávající, mimo jiné, plynatou sněť.
Hyperbarická oxygenoterapie pomáhá v léčbě nehojících se defektů u syndromu diabetické nohy, což snižuje riziko amputace.
Nicméně je důležité poznamenat, že studie zkoumající účinnost hyperbarické oxygenoterapie v léčbě gangrény stále probíhají a jedná se tedy zatím jen o experimentální způsob léčby.
Rekonstrukční operace
Rekonstrukční operace mají v léčbě gangrény své místo, protože s pomocí různých druhů kožních štěpů lze defekt na kůži překrýt.
Rekonstrukční operace obvykle probíhá tak, že lékař nejprve odebere štěp ze zdravé kůže a tím následně překryje defekt po gangréně.
Některé kožní štěpy jsou jen povrchové, zatímco hluboké defekty se překrývají takzvanými kožními laloky, které mají vlastní cévní zásobení a to se našije na zdravé cévy v místě defektu.
Prevence
Někdy není možné vzniku gangrény zabránit, ale následující opatření vám pomohou snížit riziko na minimum.
Péče o nohy
Pokud máte diabetes nebo jiné chronické onemocnění, které může vyvolat aterosklerózu (usazování sklerotických plátů v tepnách), je důležité věnovat pozornost svým nohám.
Každý diabetik by měl chodit na pravidelné kontroly k lékaři alespoň jednou za rok.
Při těchto kontrolách vám lékař nejen upraví dávkování léků, ale prohlédne si také vaše nohy, aby zjistil, zda se na nich neobjevují známky gangrény či ischémie (syndrom diabetické nohy).
V rámci prevence syndromu diabetické nohy a gangrény byste měli dodržovat následující opatření:
- Každý den si prohlížejte nohy a pokud zaznamenáte změny citlivosti, barvy, defekty na kůži, bolest či otoky, vyhledejte okamžitě lékařskou pomoc.
- Nechoďte naboso a do bot vždy noste ponožky.
- Nepoužívejte chemické prostředky k odstranění kuřích ok či zarostlých nehtů, ale raději se svěřte do péče profesionálního podiatra (pedikéra).
- Každý den si myjte nohy teplou vodou. Po umytí si je důkladně osušte, zejména prostory mezi prsty.
- Noste dobře padnoucí obuv, která netlačí. Špatně padnoucí body zvyšují riziko kuřích ok a otlačenin, ze kterých se může rozvinout gangréna.
Pokud jste v minulosti měli potíže s nehojícími se defekty na nohou, může vám lékař předepsat speciální ortopedickou obuv.
Kouření
Kouření je významným rizikovým faktorem aterosklerózy a může zvýšit riziko tepenných uzávěrů končetin.
Tuto chorobu označujeme jako onemocnění periferních tepen a je významným rizikovým faktorem pro rozvoj gangrény.
Proto je vhodné zvážit, zda byste nechtěli kouření zanechat.
Stravování
Nezdravé stravování zvyšuje riziko aterosklerózy a gangrény.
Snažte se proto stravovat zdravě, jíst dostatek ovoce a zeleniny a omezit příjem sacharidů a nezdravých tuků.
Alkohol
Nadměrná konzumace alkoholu zvyšuje krevní tlak i hladinu cholesterolu v krvi, což zvyšuje riziko aterosklerózy a tím i gangrény.
Podle aktuálních doporučení bychom neměli pít více než 14 jednotek alkoholu týdně, což odpovídá asi 6 pivům nebo 10 malým sklenkám vína.
Cvičení a pohyb
Zdravá strava a dostatek pohybu pomáhají snížit krevní tlak a hladinu cholesterolu v krvi, což pomáhá snížit riziko aterosklerózy a gangrény.
Lékaři doporučují každý týden alespoň 150 minut cvičení či fyzické aktivity se střední zátěží.
Mezi vhodné preventivní pohybové aktivity patří například rychlá chůze, jízda na kole, plavání nebo tenis.
Pokud jste dlouho necvičili nebo nemáte dostatek pohybové aktivity, je potřeba začít postupně a pomalu tréninkové dávky zvyšovat.
Měli byste se také poradit s lékařem o vhodném cvičení a stupni zátěže, než začnete pravidelněji cvičit.
Co si z článku odnést?
Gangréna (sněť) je odumřelá tkáň, která podlehla sekundárním změnám.
Nejčastější příčinou gangrény je ischémie, kdy v důsledku narušení krevního zásobení tkáně dochází k odúmrti buněk (nekróze).
Nekrotická tkáň pak podléhá dalším změnám, jako je vyschnutí (suchá gangréna), sekundární bakteriální infekce (vlhká a plynatá gangréna) nebo infekce „masožravou“ baktérií (nekrotizující fasciitida a její zvláštní forma označovaná pojmem Fournierova gangréna).
Hlavními příznaky gangrény jsou otok a zarudnutí, otok a ztráta citlivosti postiženého místa a silná bolest.
Léčba gangrény je jednak chirurgická (odstranění odumřelé tkáně – debridement) a jednak farmakologická (antibiotika a další léky).
| Autor: | MUDr. Michal Vilímovský |
|---|---|
| Vzdělání: | lékař |
| Použité zdroje: | |
| Zdroje obrázků: | Canva.com |
| Článek naposled aktualizován: | 21. února 2022 8:05 |
| Datum příští revize: | 21. února 2024 8:05 |
Chcete dostávat podobné články o zdraví každý den na e-mail?
Přihlaste se k odběru našich příspěvků a každý den vám pošleme jeden článek o zdraví a výživě na e-mail. Žádné nesmysly, ale kvalitní příspěvky, které vám pomohou získat více informací o léčbě a diagnostice různých onemocnění, potravinách a léčivech.

20 potravin, které vám okamžitě uleví od pálení žáhy
Bolesti bederní páteře: příčiny, projevy, prevence a cvičení
Jakou tepovou frekvenci byste měli mít?
Bolesti krční páteře: příčiny, projevy, prevence a cvičení
Jak probíhá zánět slinivky, jaké jsou jeho příznaky a jak ho zklidnit?
Hluboká žilní trombóza: co to je, jak se projevuje a léčí?
77 možností jak používat kokosový olej
Co je zánět Achillovy šlachy, jak se projevuje a léčí?
Bolest v tříslech: co jí způsobuje a jak jí léčit?
Bolest pod levým žebrem (v levém podžebří): vše co potřebujete vědět!
Bolest na hrudi: 17 příčin, doprovodné příznaky a možnosti léčby
Ústřel (ischias) a jeho léčba
Co je časté močení, jaké jsou jeho příčiny a možnosti léčby?
Diagnostický test CRP: co to je a k čemu slouží
Jak snížit vysoký cholesterol?